Pflegenotstand in der Pandemie: Systemversagen auf Station
Die Schicht beginnt um 6 Uhr morgens auf der Intensivstation des Berliner Charité-Krankenhauses. Schwester Melanie – Name geändert – zieht sich die…

Die Schicht beginnt um 6 Uhr morgens auf der Intensivstation des Berliner Charité-Krankenhauses. Schwester Melanie – Name geändert – zieht sich die FFP2-Maske straff übers Gesicht, kontrolliert zum dritten Mal ihre Schutzausrüstung. Neun Patienten liegen heute in ihrem Bereich. Vor der Pandemie wären es maximal fünf gewesen. Ihre Kollegin ist krank, die andere hat gekündigt. Melanie wird die Station erneut weitgehend alleine versorgen. Es ist August 2021, und die Pflegekrise ist nicht mehr zu übersehen – sie ist zum Systemversagen geworden.
Wer in diesen Monaten durch deutsche Kliniken geht, erkennt schnell: Hier funktioniert etwas grundlegend nicht mehr. Die Pandemie hat nicht nur eine Krankheit gebracht, sie hat ein krankes Gesundheitssystem offengelegt. Während die Impfquoten steigen und die Hoffnung auf Normalität wächst, erodiert im Hintergrund das Fundament der medizinischen Versorgung. Die Pflegenden zahlen den Preis dafür – mit ihrer Gesundheit, ihrer Zeit und zunehmend mit ihrer Bereitschaft, überhaupt noch weiterzumachen.
Studienlage / Zahlen: Laut einer Umfrage des Deutschen Instituts für angewandte Pflegeforschung (DIP) aus dem Jahr 2021 erwägen rund 30 Prozent der Pflegefachpersonen, den Beruf innerhalb der nächsten zwölf Monate zu verlassen oder die Stunden erheblich zu reduzieren. Das Statistische Bundesamt beziffert den Fachkräftemangel in der Krankenpflege auf rund 50.000 offene Stellen im stationären Bereich – Schätzungen für den Gesamtpflegebereich gehen je nach Methodik auf bis zu 100.000 fehlende Vollzeitkräfte. Eine Forsa-Umfrage im Auftrag des Deutschen Berufsverbands für Pflegeberufe (DBfK) aus Frühjahr 2021 zeigt: 54 Prozent der Befragten gaben an, ihre Arbeitsbedingungen hätten sich während der Pandemie deutlich verschlechtert. Das arbeitswissenschaftliche Institut der Hans-Böckler-Stiftung dokumentiert, dass Pflegekräfte im Pandemiejahr 2020 durchschnittlich rund 15 Überstunden pro Monat leisteten – deutlich mehr als im Vorjahreszeitraum. Ein Allensbach-Survey aus dem ersten Halbjahr 2021 zeigt zudem einen wachsenden Vertrauensverlust: Nur noch etwa ein Drittel der Bevölkerung vertraut darauf, dass die Bundesregierung die strukturellen Probleme in der Pflege angemessen adressiert.
Das unsichtbare Personal am Rande der Erschöpfung
Während der Pandemie-Hochphase 2021 verließen etwa 15.000 Pflegekräfte pro Jahr den Beruf – ein Anstieg von 30% gegenüber 2019. (Quelle: Deutsches Institut für Wirtschaftsforschung DIW 2022)
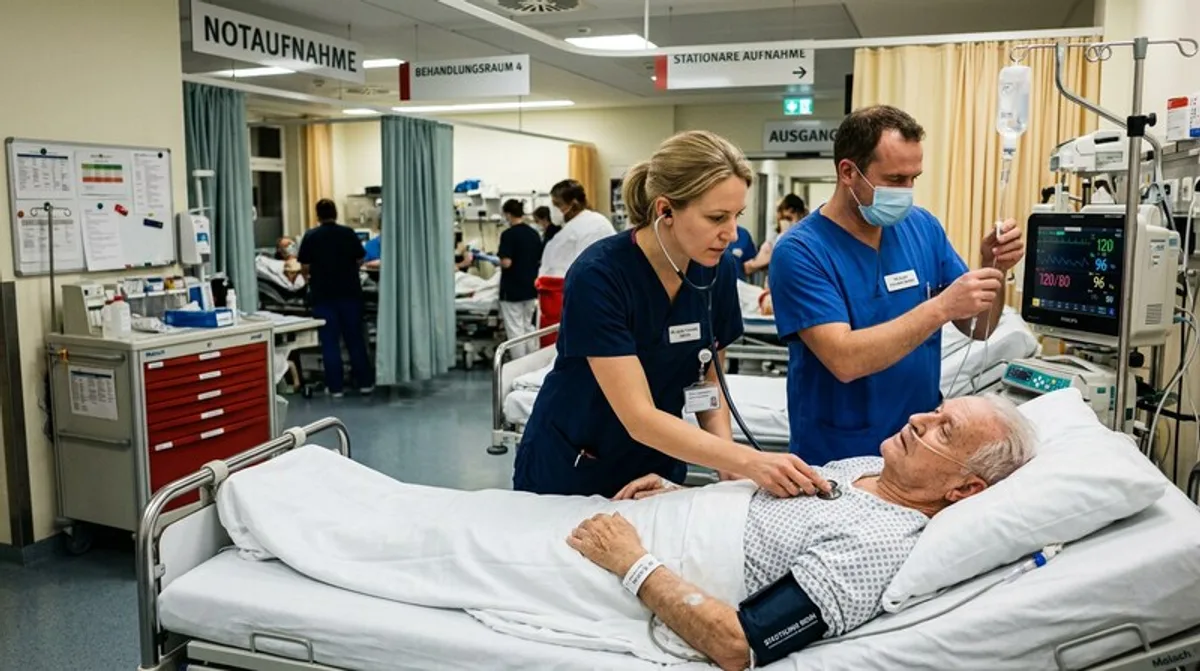
Melanie ist eine von etwa 1,7 Millionen Beschäftigten in Pflegeberufen in Deutschland – Fachkräfte, Helferinnen und Hilfskräfte zusammengenommen. Statistiken haben sie nie interessiert. Doch nun, in dieser Pandemie, wird sie selbst zur Zahl – eine von vielen, die ihre persönliche Belastungsgrenze längst überschritten haben. Ihre Geschichte ist nicht dramatisch zugespitzt. Sie ist schlicht erschöpfend.
Die Arbeit beginnt nicht um 6 Uhr. Sie beginnt, wenn der Wecker um 5 Uhr klingelt und Melanie bereits weiß, dass die Station wieder unterbesetzt sein wird. Sie beginnt im Auto, wenn sie sich innerlich auf einen Tag einstellt, an dem eine halbe Stunde Pause das Optimum sein wird – nicht zum Erholen, sondern zum Funktionieren. Was Pflegende wie Melanie täglich erleben, ist das Ergebnis jahrelanger struktureller Unterfinanzierung. Die Pandemie ist nicht die Ursache – sie ist der Katalysator. Sie macht sichtbar, was vorher verborgen blieb: ein System, das von unbezahlter Mehrarbeit und dem Idealismus Einzelner abhängig ist. Ein System, das zusammenbricht, sobald die Idealisten aufgeben.
Der Fachkräftemangel ist nicht plötzlich entstanden. Er wächst seit Jahren, dokumentiert in Berichten und Studien, besprochen auf Kongressen und in Koalitionsverträgen. Doch erst wenn die Betten leer bleiben, weil das Personal fehlt, wird er zum akuten politischen Problem. Erst die Krise erzwingt Aufmerksamkeit – und selbst diese bleibt oft punktuell. Wie andere gesellschaftliche Krisenphänomene, etwa die wachsende Wohnungsnot und ihre Folgen für vulnerable Gruppen, wird auch die Pflegekrise zu lange als nachrangig behandelt, bis die Konsequenzen unübersehbar werden.
Der Alltag in Zeiten kritischer Unterbesetzung
Ein konkretes Beispiel: Auf einer chirurgischen Station im Süden Deutschlands sind derzeit drei Pflegekräfte pro Schicht für 28 Patienten zuständig. Angemessen wären nach gängigen Fachempfehlungen mindestens fünf. Von diesen drei Personen ist eine ausgebildete Fachkraft, eine Pflegehelferin und ein Praktikant im zweiten Ausbildungsjahr. Die medizinische Komplexität der Patienten ist gestiegen, die Verweildauer oft verkürzt, der Dokumentationsaufwand durch neue COVID-19-Protokolle erheblich gewachsen. Was früher zwei Stunden dauerte, dauert heute drei – sofern überhaupt Zeit bleibt, es ordentlich zu erledigen.
Hinzu kommt die psychische Dimension. Pflegende arbeiten seit über einem Jahr unter permanentem Infektionsdruck, haben Patientinnen und Patienten sterben sehen, ohne dass Angehörige Abschied nehmen konnten, und mussten häufig selbst die Rolle emotionaler Begleitung übernehmen – ohne dafür ausgebildet, bezahlt oder entlastet zu werden. Die Folgen sind messbar: Burnout-Diagnosen in Pflegeberufen haben laut Daten der Krankenkassen im vergangenen Jahr deutlich zugenommen.
- Chronische Überbelastung durch Personalschlüssel, die strukturell zu niedrig angesetzt sind und in der Pandemie weiter unterschritten werden
- Fehlende psychologische Unterstützungsangebote für Pflegekräfte, die selbst unter Traumatisierungsrisiko stehen
- Unzureichende Schutzausrüstung zu Beginn der Pandemie und anhaltende Unsicherheiten bei der Versorgung mit Verbrauchsmaterial
- Lohnentwicklung, die weit hinter der gestiegenen Verantwortung und Belastung zurückbleibt – trotz politisch beschlossener Pflegeboni, die in der Umsetzung oft lückenhaft blieben
- Mangelnde Karriereperspektiven und fehlende Anerkennung im Vergleich zu anderen akademisch geprägten Gesundheitsberufen
- Bürokratischer Mehraufwand durch Dokumentationspflichten, der wertvolle Zeit für die direkte Patientenversorgung kostet
Politische Antworten: Zu wenig, zu spät, zu unkoordiniert
Die Bundesregierung hat im Verlauf der Pandemie mehrere Maßnahmen beschlossen: Pflegeboni, Erleichterungen bei der Nachbesetzung von Stellen, beschleunigte Anerkennung ausländischer Abschlüsse. Der Pflegebeauftragte der Bundesregierung betont regelmäßig, dass die Situation ernst genommen werde. Doch in den Stationen kommt davon wenig an. Der Pflegebonus, im Frühjahr 2021 für bestimmte Beschäftigungsgruppen ausgezahlt, wurde von vielen als symbolisch empfunden – und die Kriterien für den Erhalt variierten zwischen den Bundesländern so stark, dass zahlreiche Betroffene leer ausgingen.
Die strukturellen Reformen, die Fachverbände seit Jahren fordern – verbindliche Personaluntergrenzen auf allen Stationen, eine Reform der Pflegeausbildung, bessere Durchlässigkeit zwischen Berufsabschlüssen, internationale Anwerbung unter fairen Bedingungen – sind in der legislativen Pipeline, aber nicht in der Realität angekommen. Das Bundestagswahlkampf-Programm 2021 aller großen Parteien enthält Pflegekapitel, doch Wahlversprechen und konkrete Umsetzungspläne klaffen weit auseinander.
Dabei ist die demografische Perspektive eindeutig: Deutschland altert. Der Bedarf an Pflegeleistungen wird in den kommenden zwei Jahrzehnten stark steigen. Gleichzeitig verlassen mehr Fachkräfte den Beruf, als neu ausgebildet werden. Wer heute keine strukturellen Weichen stellt, wird in zehn Jahren vor einem noch gravierenderen Engpass stehen – nicht nur in der stationären Pflege, sondern auch in der ambulanten und der Langzeitpflege. Wie das Thema Demografischer Wandel die sozialen Sicherungssysteme insgesamt unter Druck setzt, ist kein Zukunftsszenario mehr, sondern bereits gegenwärtige Realität.
International gibt es Vorbilder: In mehreren skandinavischen Ländern sowie in Teilen der Niederlande sind verbindliche Personalquoten gesetzlich verankert. Studien zeigen, dass dort die Patientensicherheit höher und die Berufsverweildauer von Pflegenden länger ist. Diese Erfahrungen sind bekannt – sie werden in deutschen Fachdebatten seit Jahren zitiert. Umgesetzt wurden sie nicht.
Was jetzt gebraucht wird
Die unmittelbaren Forderungen aus Fachverbänden, Gewerkschaften und von Pflegenden selbst sind klar formuliert: sofortige Aufstockung der Personalschlüssel, ein verbindlicher gesetzlicher Rahmen für Mindestbesetzungen, ein echter Lohnsprung – kein einmaliger Bonus –, sowie niedrigschwellige psychologische Begleitung für Beschäftigte im Gesundheitswesen. Langfristig braucht es eine Neubewertung von Pflegearbeit als gesellschaftlich systemrelevante Tätigkeit – nicht nur in Sonntagsreden, sondern in Tarifverträgen, Stellenplänen und Haushalten.
Dass die Gesellschaft Pflegende braucht, hat die Pandemie unzweideutig gezeigt. Dass sie bereit ist, die Konsequenzen daraus zu ziehen, steht noch aus. Die Debatte über eine strukturelle Reform des deutschen Gesundheitssystems nach der Pandemie wird zeigen, ob der politische Wille dazu vorhanden ist – oder ob die Systemfrage erneut vertagt wird, bis zur nächsten Krise.
Melanie wird ihre Schicht heute wieder zu Ende bringen. Sie wird nach H
ause fahren, vielleicht schlafen, vielleicht nicht. Morgen früh um 5 Uhr klingelt der Wecker. Ob sie übermorgen noch da ist – im Beruf, auf dieser Station, in diesem System – das weiß sie selbst nicht mehr sicher. Und genau darin liegt das eigentliche Versagen: nicht im Willen der Pflegenden, sondern im Versagen all jener, die die Rahmenbedingungen gestalten könnten und es bisher nicht getan haben.













